por Mapi Pérez. Graduada en Medicina. Residente Medicina Familiar y Comunitaria. Coach personal y ejecutivo. Coach de equipos.
Las enfermedades bucodentales constituyen una de las patologías crónicas más prevalentes a nivel mundial. Según la Organización Mundial de la Salud, afectan a aproximadamente 3.500 millones de personas, siendo la caries no tratada en dentición permanente y la enfermedad periodontal avanzada las entidades más frecuentes1. Su impacto no se limita al dolor o a la pérdida dentaria, sino que condiciona alteraciones funcionales, nutricionales, comunicativas y sociales, afectando de forma significativa a la calidad de vida.
Tradicionalmente, la cavidad oral se ha considerado un territorio clínico independiente del resto del organismo. Sin embargo, el avance en el conocimiento fisiopatológico ha permitido integrar la salud oral dentro del concepto de inflamación sistémica de bajo grado. La periodontitis, por ejemplo, no solo implica una infección local, sino una respuesta inmunoinflamatoria mantenida capaz de generar liberación sistémica de mediadores proinflamatorios, bacteriemias transitorias y activación endotelial.
Este estado inflamatorio sostenido comparte vías biológicas con enfermedades crónicas altamente prevalentes como la diabetes mellitus tipo 2, la enfermedad cardiovascular aterosclerótica y el síndrome metabólico. La literatura científica ha demostrado asociaciones consistentes entre periodontitis y peor control glucémico, así como correlaciones epidemiológicas con mayor riesgo cardiovascular, configurando un modelo de interacción bidireccional entre salud oral y salud sistémica.
Integrar la salud oral en el consejo farmacéutico no implica sustituir al odontólogo ni al médico de Atención Primaria, sino fortalecer el enfoque interdisciplinar centrado en el paciente. Desde esta perspectiva, la boca deja de ser un compartimento aislado para convertirse en un indicador clínico relevante dentro del abordaje integral de la enfermedad crónica2,3.
Enfermedad periodontal: relevancia clínica
La periodontitis es una enfermedad inflamatoria crónica inducida por disbiosis del biofilm subgingival que produce destrucción progresiva del ligamento periodontal y del hueso alveolar2. No se trata simplemente de una infección localizada, sino de una respuesta inmunoinflamatoria compleja en la que interactúan factores microbiológicos, genéticos, ambientales y sistémicos.
La alteración del equilibrio entre microbiota oral y respuesta inmune del huésped favorece la activación de células inflamatorias y la producción de mediadores como interleucina-1β, interleucina-6 y TNF-α, responsables de la degradación tisular y de la activación osteoclástica que conduce a pérdida ósea2,3. Este proceso puede evolucionar de forma silente durante años, lo que explica su diagnóstico tardío en numerosos pacientes.
Más allá de la destrucción local, la periodontitis genera liberación sistémica de mediadores inflamatorios y episodios de bacteriemia transitoria, contribuyendo a un estado inflamatorio sistémico mantenido3. Este fenómeno se integra dentro del modelo de inflamación crónica de bajo grado implicado en enfermedades metabólicas y cardiovasculares.
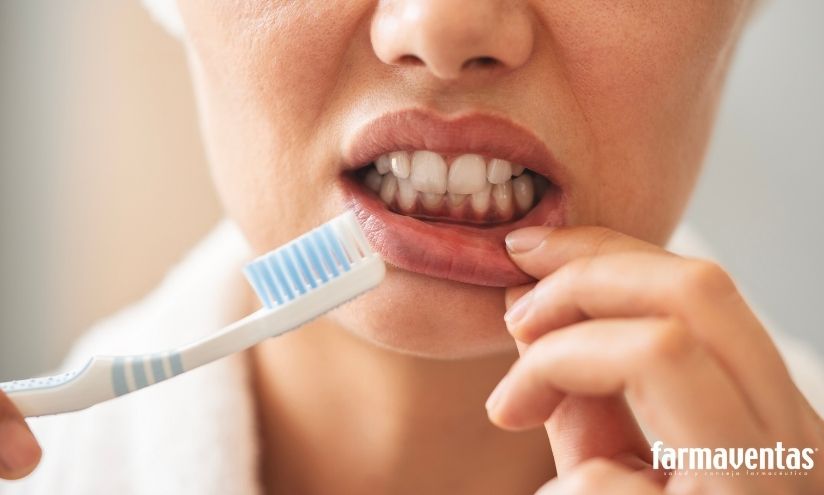
Desde una perspectiva clínica, la enfermedad periodontal puede manifestarse inicialmente con sangrado gingival durante el cepillado, inflamación gingival persistente, halitosis o retracción de encías. En fases más avanzadas pueden aparecer movilidad dentaria, cambios en la oclusión o incluso pérdida dental. La ausencia de dolor en fases iniciales favorece la infravaloración por parte del paciente.
Desde el mostrador, signos como sangrado gingival frecuente, halitosis persistente o movilidad dentaria deben considerarse indicadores de posible enfermedad periodontal activa. La identificación precoz permite recomendar valoración odontológica antes de que se produzca daño estructural irreversible2.
La farmacia comunitaria puede reforzar intervenciones preventivas sencillas pero eficaces, como la correcta técnica de cepillado, la limpieza interdental diaria y el uso limitado de antisépticos como la clorhexidina en periodos cortos4(7)-biblio 4. Además, en pacientes con factores de riesgo sistémico (diabetes, tabaquismo, síndrome metabólico) el consejo debe adquirir un enfoque más proactivo, recordando la relación bidireccional entre inflamación periodontal y enfermedad sistémica2,3.
Integrar esta visión en la práctica farmacéutica diaria permite trascender la dispensación puntual y convertir la interacción en una oportunidad de prevención secundaria.
Relación bidireccional entre periodontitis y diabetes
La asociación entre diabetes tipo 2 y periodontitis está ampliamente documentada. La hiperglucemia favorece alteraciones microvasculares e inmunológicas que incrementan la susceptibilidad a infecciones periodontales2.
A su vez, la inflamación periodontal crónica contribuye a la resistencia a la insulina mediante mediadores inflamatorios sistémicos, configurando una relación bidireccional2,5 (2,4)biblio5.
Una revisión Cochrane evidenció que el tratamiento periodontal puede reducir la HbA1c en torno a 0,3–0,4% a corto plazo, magnitud clínicamente relevante en determinados pacientes5.
En la farmacia comunitaria, ante un paciente diabético con sangrado gingival recurrente, es pertinente reforzar la importancia del control periodontal como parte del manejo metabólico integral2,5.

Periodontitis y riesgo cardiovascular
La relación entre periodontitis y enfermedad cardiovascular aterosclerótica ha sido ampliamente documentada en estudios epidemiológicos observacionales, que muestran una asociación consistente entre inflamación periodontal crónica y mayor incidencia de eventos cardiovasculares. Aunque la causalidad directa continúa en investigación, la evidencia actual respalda una correlación clínicamente relevante.
Desde el punto de vista fisiopatológico, la periodontitis puede contribuir a la progresión aterosclerótica a través de varios mecanismos complementarios. Entre ellos destacan las bacteriemias transitorias derivadas de la manipulación masticatoria o del cepillado en encías inflamadas, la activación endotelial inducida por mediadores inflamatorios y el mantenimiento de un estado de inflamación sistémica de bajo grado. Estos procesos favorecen la disfunción endotelial, la formación de placa ateromatosa y la inestabilidad vascular.
En la práctica asistencial, esta interacción adquiere especial relevancia en pacientes con hipertensión arterial, dislipemia, síndrome metabólico o antecedentes de enfermedad cardiovascular. La integración del consejo en higiene oral dentro del abordaje global del riesgo cardiovascular permite reforzar una estrategia preventiva coherente con el modelo de atención integral del paciente crónico3.
Xerostomía inducida por fármacos
La xerostomía es un efecto adverso frecuente, especialmente en pacientes polimedicados. Se estima que más de 500 principios activos pueden disminuir el flujo salival, entre ellos antidepresivos, antihipertensivos, anticolinérgicos y antihistamínicos. Su elevada prevalencia y su impacto funcional hacen que, en muchas ocasiones, pase infradiagnosticada en la práctica clínica.
La saliva desempeña un papel esencial en el equilibrio oral, ejerciendo funciones antimicrobianas, tampón y remineralizantes. Su reducción favorece la aparición de caries radicular, candidiasis oral, alteraciones del gusto y dificultades en la masticación y deglución.
El manejo incluye hidratación frecuente, sustitutos salivales y estimulación con xilitol, así como coordinación con el prescriptor si la xerostomía compromete la adherencia terapéutica6.
Lesiones potencialmente malignas
El cáncer oral presenta una supervivencia a cinco años del 50–60%, estrechamente relacionada con el estadio en el momento del diagnóstico. La detección precoz continúa siendo el principal factor pronóstico.
Entre las lesiones potencialmente malignas destacan la leucoplasia, la eritroplasia y las úlceras que no cicatrizan en más de dos semanas. Su apariencia inicial puede ser inespecífica, lo que favorece retrasos diagnósticos.
En la farmacia comunitaria, la repetición en la dispensación de productos para “aftas persistentes” debe activar el criterio de derivación. Toda lesión oral con más de 14 días de evolución requiere valoración médica u odontológica especializada7 .
Recomendaciones de higiene oral
Las guías clínicas internacionales recomiendan el cepillado dental al menos dos veces al día con dentífrico fluorado (≥1.000 ppm en adultos), junto con limpieza interdental diaria y un uso limitado de clorhexidina, restringido a periodos cortos por sus posibles efectos adversos.
La evidencia disponible indica que los cepillos interproximales pueden resultar más eficaces que el hilo dental en espacios abiertos para reducir el sangrado gingival y la inflamación periodontal.
Adaptar estas recomendaciones según la edad, la comorbilidad y la destreza manual del paciente permite optimizar la eficacia del consejo y refuerza el papel del farmacéutico como profesional sanitario implicado en la prevención basada en evidencia4.
Integración asistencial
La farmacia comunitaria, por su accesibilidad y relación longitudinal con el paciente, se encuentra en una posición privilegiada para detectar cambios sutiles en el estado bucodental antes de que se produzca una consulta en otros niveles asistenciales1. Esta proximidad permite identificar precozmente signos de inflamación gingival, xerostomía o lesiones persistentes.
La coordinación entre farmacéutico, médico de Atención Primaria y odontólogo favorece un abordaje integral del paciente crónico, mejora la prevención secundaria y contribuye a reducir complicaciones evitables2,3. Este enfoque colaborativo responde al modelo actual de atención centrada en el paciente.
Potenciar el consejo bucodental basado en evidencia no solo mejora resultados clínicos, sino que consolida la figura del farmacéutico como profesional sanitario de referencia en prevención y educación sanitaria dentro del sistema asistencial1.
Conclusión
La salud bucodental debe integrarse de forma explícita en el abordaje global del paciente crónico. La evidencia científica confirma su relación con diabetes mellitus, riesgo cardiovascular y con efectos adversos farmacológicos frecuentes, especialmente en población polimedicada. Ignorar la dimensión oral supone fragmentar la atención sanitaria y perder oportunidades de prevención secundaria.
La inflamación periodontal no es un fenómeno local aislado, sino un proceso con repercusión sistémica que comparte vías fisiopatológicas con enfermedades metabólicas y cardiovasculares. La relación bidireccional entre periodontitis y diabetes ilustra de forma paradigmática cómo la salud oral puede influir en el control glucémico y, a su vez, verse afectada por él. Este enfoque integrador obliga a considerar la cavidad oral como parte del seguimiento clínico habitual del paciente crónico.
Del mismo modo, la xerostomía inducida por fármacos representa una complicación frecuente y, en muchas ocasiones, infradiagnosticada. Su impacto sobre la calidad de vida, el riesgo de caries radicular y las infecciones oportunistas refuerza la necesidad de una revisión farmacológica activa y de intervenciones preventivas específicas. En este ámbito, la farmacia comunitaria dispone de herramientas directas para detectar y mitigar el problema.
La oficina de farmacia constituye un entorno privilegiado para la detección precoz de signos de alarma, como sangrado gingival persistente, lesiones ulceradas de evolución prolongada o síntomas compatibles con sequedad bucal crónica. La accesibilidad sin cita previa y la relación longitudinal con el paciente posicionan al farmacéutico como profesional sanitario clave en la identificación temprana y la derivación oportuna.
Además, la incorporación sistemática del consejo bucodental basado en evidencia, cepillado con flúor, higiene interdental adecuada y uso racional de colutorios, permite reforzar intervenciones preventivas con impacto demostrado en salud pública. La personalización del consejo según comorbilidad, edad y perfil terapéutico añade valor clínico a la intervención farmacéutica.
La coordinación interdisciplinar entre farmacéutico, médico de Atención Primaria y odontólogo no solo mejora resultados clínicos, sino que optimiza recursos sanitarios y reduce complicaciones evitables. Este modelo colaborativo responde a la necesidad actual de atención centrada en el paciente, integral y basada en evidencia.
En definitiva, incorporar la salud oral en la práctica farmacéutica diaria no constituye una ampliación accesoria de competencias, sino una evolución coherente del rol sanitario del farmacéutico. Potenciar esta integración fortalece la calidad asistencial, mejora los resultados en salud y consolida a la farmacia comunitaria como un pilar fundamental en la prevención y el manejo del paciente crónico.
Bibliografía
- World Health Organization. Global status report on oral health 2022 [Internet]. Geneva: World Health Organization; 2022 [cited 2026 Mar 1]. Available from: https://www.who.int/team/noncommunicable-diseases/global-status-report-on-oral-health-2022
- Preshaw PM, Alba AL, Herrera D, Jepsen S, Konstantinidis A, Makrilakis K, et al. Periodontitis and diabetes: a two-way relationship. 2012;55(1):21–31. doi:10.1007/s00125-011-2342-y.
- Sanz M, Ceriello A, Buysschaert M, Chapple I, Demmer RT, Graziani F, et al. Scientific evidence on the links between periodontal diseases and diabetes: consensus report and guidelines of the joint workshop on periodontal diseases and diabetes by the International Diabetes Federation and the European Federation of Periodontology. Diabetes Res Clin Pract. 2018;137:231–41. doi:10.1016/j.diabres.2017.12.001.
- Slot DE, Dörfer CE, Van der Weijden GA. The efficacy of interdental brushes on plaque and parameters of periodontal inflammation: a systematic review. Int J Dent Hyg. 2008;6(4):253–64. doi:10.1111/j.1601-5037.2008.00330.x
- Simpson TC, Weldon JC, Worthington HV, Needleman I, Wild SH, Moles DR, et al. Treatment of periodontal disease for glycaemic control in people with diabetes mellitus. Cochrane Database Syst Rev. 2015;(11):CD004714. doi:10.1002/14651858.CD004714.pub3
- Villa A, Abati S. Risk factors and symptoms associated with xerostomia: a cross-sectional study. Aust Dent J. 2011;56(3):290–5. doi:10.1111/j.1834-7819.2011.01347.x.
- Warnakulasuriya S. Global epidemiology of oral and oropharyngeal cancer. Oral Oncol. 2009;45(4–5):309–16. doi:10.1016/j.oraloncology.2008.06.002.